L'ostéochondrose non traitée provoque non seulement des douleurs constantes au dos ou au cou, une sensation d'inspiration incomplète ou une insuffisance cardiaque. Il est dangereux de presser les racines nerveuses, ce qui peut entraîner une paralysie, une sensibilité réduite, une fonction érectile et une incontinence fécale et urinaire. L'ostéochondrose se développant dans la colonne cervicale entraîne une détérioration de l'apport sanguin au cerveau, ce qui provoque des maux de tête, des étourdissements et une détérioration progressive de l'activité mentale. De plus, les changements qui se produisent dans un segment de la colonne vertébrale se propagent rapidement à d'autres segments, puis à toute la colonne vertébrale.
Dans l'article, nous examinerons les types et les classifications (degrés, stades) de l'ostéochondrose. Cela aidera une personne avec un diagnostic similaire à mieux comprendre sa situation actuelle avec le développement de cette maladie et un traitement possible.
Types et classifications de la maladie
L'ostéochondrose est une violation de la nutrition, l'élimination des cellules mortes et de leurs produits métaboliques (appelés "scories") dans le disque intervertébral (une couche spéciale absorbant les chocs) entre les vertèbres, ainsi que dans les parties de la vertèbre corps à côté d'elle d'en bas et d'en haut.
Qu'est-ce que l'ostéochondrose?
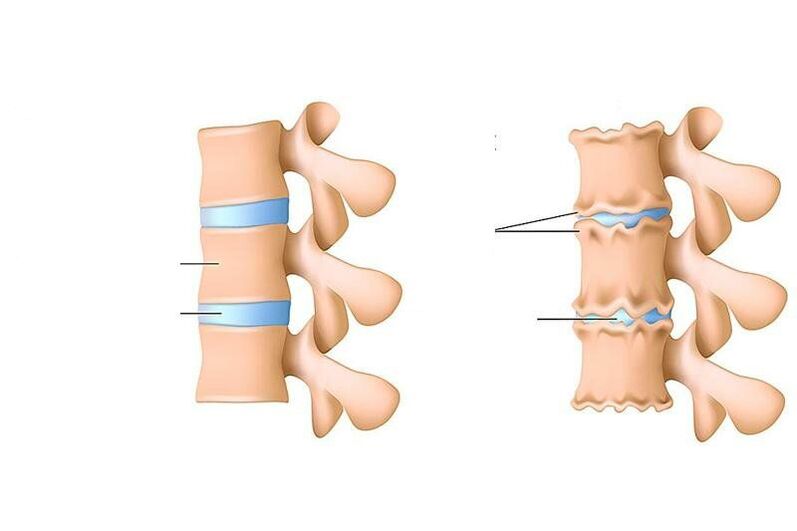
Chez l'adulte, le diagnostic d '"ostéochondrose" est compris uniquement comme le développement de processus dystrophiques (associés à la malnutrition) dans le cartilage de la colonne vertébrale. Si, chez l'adulte, des processus de type ostéochondrose (amincissement du tissu cartilagineux tapissant l'un et l'autre des os de l'articulation, modifications ultérieures des os eux-mêmes) se produisent dans l'une des articulations (par exemple, dans l'articulation du genou), on parle de déformation l'arthrose.
À l'adolescence (de 11 à 18 ans), le terme "ostéochondrose" s'applique non seulement à la colonne vertébrale. Ce processus est appelé ostéochondrose juvénile (juvénile). Lorsqu'elle se développe dans la colonne vertébrale, on parle de maladie de Scheuermann. Mais il peut aussi avoir d'autres localisations (voir la section dédiée pour plus de détails).
La classification de l'ostéochondrose prend en compte:
- dans quel département la malnutrition s'est développée (classification par localisation) ;
- à quel point le disque intervertébral est affecté (classification de l'ostéochondrose par périodes);
- si l'inflammation est aiguë ou résolutive (classification nationale de la stadification).
Les adultes ont également leur propre type d'ostéochondrose. Il s'agit de la maladie de Kienböck de l'adulte (ostéochondrose de l'os semi-lunaire, situé entre les os du poignet).
Le diagnostic peut également indiquer que l'ostéochondrose est post-traumatique. Cela signifie que le début de la violation de la structure du disque intervertébral, les plaques hyalines situées entre le corps vertébral et le disque intervertébral, ainsi que le corps vertébral lui-même, ont été causés par un traumatisme. La blessure peut être immédiate et grave (par exemple, d'un coup violent à la colonne vertébrale), mais l'ostéochondrose post-traumatique peut également se développer à la suite d'une blessure permanente avec une force peu importante (par exemple, basculement constant avec poids dans les chargeurs). ). ou des athlètes effectuant des inclinaisons et des soulèvements d'haltères sans la supervision d'un entraîneur expérimenté).
Ostéocondrite de la colonne vertébrale
L'ostéochondrose vertébrale est divisée en plusieurs types. Que:
- Ostéochondrose de la région cervicale.
- Ostéochondrose de la région thoracique.
- Ostéochondrose lombaire.
- Ostéochondrose de la région sacrée.
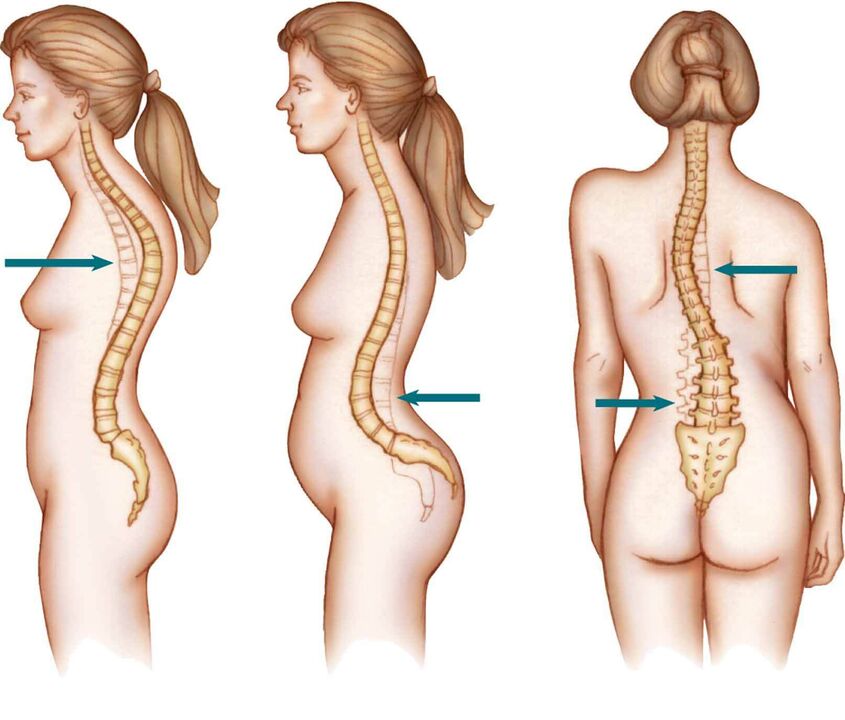
Le plus souvent, l'ostéochondrose lombaire et sacrée est considérée comme une seule maladie - l'ostéochondrose de la colonne lombo-sacrée. Cela est dû aux caractéristiques structurelles de ces sections du dos (nous en parlerons dans les sections pertinentes).
Dans certains cas, l'ostéochondrose du coccyx peut se développer lorsque le cartilage articulaire entre le sacrum (chez l'adulte, il s'agit de 5 vertèbres fusionnées) et le coccyx (composé de 3 à 5 vertèbres) est affecté. Cette maladie est plus fréquente chez les femmes après un accouchement spontané (surtout si la mère a un bassin étroit ou si le poids du fœtus est supérieur à 4 kg), mais elle peut se développer avec des blessures, des opérations et des malformations de cette colonne vertébrale. En raison des caractéristiques structurelles de l'articulation sacro-coccygienne (absence de nucleus pulposus - une zone centrale d'absorption des chocs qui existe entre les vertèbres des régions cervicale, thoracique et lombaire), il est plus correct de l'appeler dommage au cartilage articulaire l'arthrose de l'articulation du sacrum que l'ostéochondrose.
L'ostéochondrose peut également se développer dans plus d'une partie de la colonne vertébrale. Si un tel processus se développe en plus de deux ans, il est dit généralisé.
Les symptômes de chaque type de maladie sont décrits dans l'article "Symptômes et signes de l'ostéochondrose".
Encore une chose à propos de la terminologie. Les scientifiques (4) pensent que l'expression "ostéochondrose intervertébrale" est inacceptable. À la suite de ce processus, les corps vertébraux sont initialement affectés (ceci est indiqué dans le préfixe "ostéo-") et le cartilage articulaire - les plaques terminales des corps vertébraux ("-chondrose"). Cela signifie que non seulement les disques intervertébraux souffrent, mais aussi les structures qui les entourent. Par conséquent, il est correct de dire "ostéochondrose de la colonne vertébrale", et pas autrement.
Ostéochondrose du rachis cervical
La région cervicale est caractérisée par les caractéristiques suivantes :
- C'est la seule partie du rachis où le disque intervertébral n'est pas présent partout entre les vertèbres : il est absent entre la 1ère vertèbre et l'occiput, et entre la 1ère et la 2ème vertèbre cervicale ;
- Les parties latérales des vertèbres sous-jacentes recouvrent les vertèbres sus-jacentes par les côtés : il s'avère que ces dernières semblent être assises en « selle » ;
- Les bords des vertèbres cervicales sont allongés et ressemblent un peu à un crochet vers le haut, c'est pourquoi on les appelle "crochus". Un tel "crochet" et une section de la vertèbre sus-jacente ne se touchent pas seulement: entre eux, il y a la même articulation que dans les membres: d'en haut, les surfaces articulaires sont recouvertes de cartilage articulaire et la capsule articulaire enveloppe l'articulation. ces articulations, vous pouvez effectuer des mouvements supplémentaires inhérents uniquement à ce département de mouvements - inclinaison et rotation. Mais ils "portent" des problèmes supplémentaires - une arthrose (amincissement du cartilage articulaire) peut se développer en eux. Et ici, des ostéophytes se forment. C'est dangereux: nerf les fibres ou les vaisseaux sanguins qui courent dans ces départements, peuvent être écrasés par les ostéophytes.
Avec le développement de l'ostéochondrose dans la région cervicale, lorsque les disques intervertébraux s'amincissent et que les vertèbres elles-mêmes semblent s'affaisser, la nutrition et l'articulation entre le "crochet" de la vertèbre inférieure et le corps de la vertèbre supérieure sont perturbées. l'arthrose de cette articulation à une complication de l'ostéochondrose.
Toutes sortes de mouvements sont possibles dans le segment cervical :
- extension et flexion;
- virages latéraux;
- se tourne,
tandis que le volume de ces mouvements est assez important. C'est un danger en termes de développement de l'ostéochondrose, qui n'est caractéristique que de la région cervicale.
La plus grande mobilité est observée dans l'articulation entre les 4e et 5e et les 5e et 6e vertèbres cervicales (10, 11). L'ostéochondrose n'affecte pas les surfaces articulaires entre la 1ère vertèbre et l'occiput, ainsi que le cartilage articulaire entre la 1ère et la 2ème vertèbre.
Les structures les plus importantes dans la région cervicale sont :
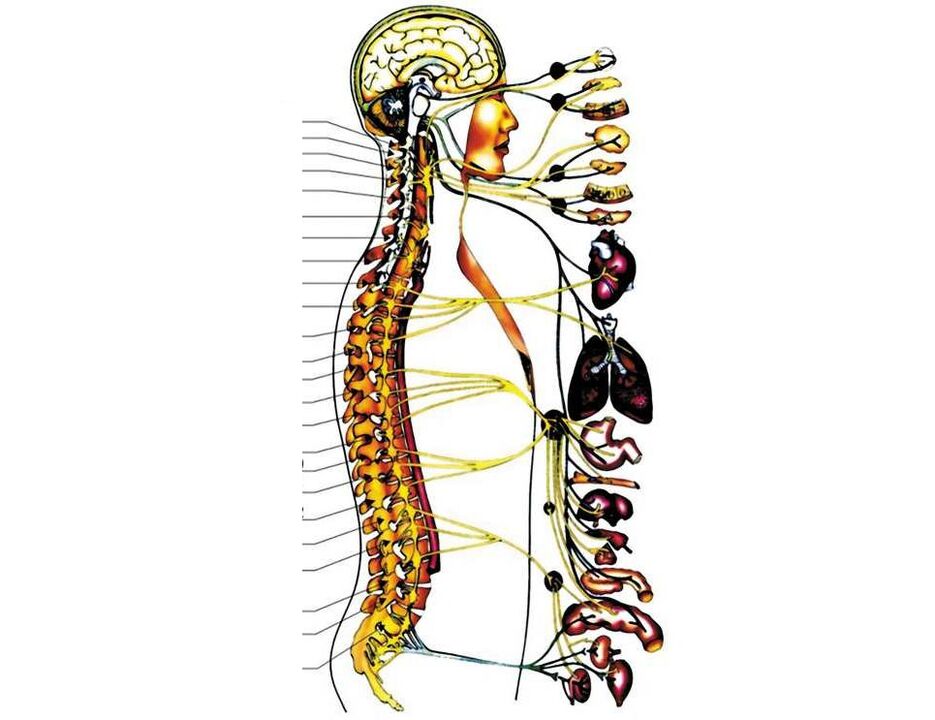
- sur les surfaces latérales de toutes les vertèbres cervicales, dans leurs apophyses transverses, il y a des ouvertures pour l'artère vertébrale, qui ici transporte le sang vers le cerveau ;
- à l'intérieur de la première vertèbre cervicale (elle diffère grandement des vertèbres cervicales "normales"), il y a une transition du tronc cérébral à la moelle épinière;
- En dessous d'une vertèbre cervicale, les premières racines cervicales des nerfs rachidiens commencent à émerger de la moelle épinière. De plus, entre les deux vertèbres (supérieure et inférieure) une paire de nerfs rachidiens sort (entre 1 et 2 vertèbres 1 paire de nerfs sort, entre 2 et 3 - la seconde et ainsi de suite). Les trois premiers vont à la gorge et à ses organes (thyroïde, pharynx, larynx, trachée), en partie aux yeux et aux oreilles. La quatrième paire de nerfs rachidiens va au muscle respiratoire principal - le diaphragme, de la cinquième à la septième paire, ils innervent (délivrent des signaux nerveux) aux mains.
Avec l'ostéochondrose et sa prochaine étape - une hernie discale, n'importe laquelle de ces structures peut être blessée. Ce sont des conditions très mortelles. Mais le plus souvent, l'ostéochondrose se développe dans les régions cervicales inférieures, blessant 5, 6 ou 7 racines nerveuses spinales, ce qui perturbe la sensibilité (tactile, température, vibration) et la mobilité de l'une des mains et la douleur apparaît. dedans (avec le côté où le foramen intervertébral s'est rétréci).
Ostéochondrose de la région thoracique
Cette forme d'ostéochondrose est assez rare. Cela est dû à la faible mobilité au niveau de la poitrine.
Chacune des vertèbres thoraciques est non seulement reliée aux vertèbres (supérieures et inférieures), mais également aux côtes (chaque vertèbre est reliée à une paire de côtes). Cela assure la stabilité de la région thoracique et limite la mobilité de la colonne vertébrale.
Les ouvertures par lesquelles sortent les nerfs rachidiens sont plus petites que dans les autres départements. Déjà le canal dans lequel passe la moelle épinière. Par conséquent, son rétrécissement encore plus important avec la croissance des ostéophytes (les "épines" osseuses des vertèbres) peut entraîner une violation de l'apport sanguin à la moelle épinière (accident vasculaire cérébral).
Un grand nombre de nerfs du système nerveux autonome passent dans le cadre des racines pectorales des nerfs rachidiens (il y en a 12, comme les vertèbres). Ainsi, si les fibres nerveuses de la région thoracique sont blessées, alors en plus de perturber le fonctionnement des organes auxquels elles conduisent :
- de la racine entre la dernière vertèbre cervicale et la première vertèbre thoracique, une partie des fibres nerveuses va à l'œil (pupille, muscles circulaires de l'œil);
- des deux premiers segments - aux mains;
- du deuxième et des dix autres - aux organes de la cavité thoracique (cœur, poumons, gros vaisseaux), aux organes de la cavité abdominale (foie, estomac) et à l'espace rétropéritonéal (pancréas, reins) (1),
Il existe également des symptômes d'un trouble du système nerveux autonome : arythmies, états d'anxiété ou peur de l'arrêt cardiaque, transpiration, sensation de chaleur (appelées "bouffées de chaleur"), pâleur, respiration accélérée.
De plus, le quatrième segment de la moelle épinière, situé au niveau de la 2e vertèbre thoracique, est une zone critique d'approvisionnement en sang de cet organe. Avec une réduction du diamètre du canal rachidien, un accident vasculaire cérébral (mort d'une partie de la moelle épinière) se développe ici plus rapidement qu'avec une lésion de la moelle épinière à d'autres endroits.
L'ostéochondrose se développe rarement dans le disque intervertébral entre 1 et 2 et entre 2 et 3 vertèbres. Plus communément, il se produit dans les 6-7 vertèbres thoraciques où il y a une courbure vers l'arrière maximale de la colonne vertébrale (cyphose).
Ostéochondrose du rachis lombaire
L'ostéochondrose du rachis lombaire survient dans environ 50% des cas. Cela est dû à la charge élevée sur cette partie de la colonne vertébrale (elle doit supporter le poids du corps), qui est exacerbée par les squats (travail musculaire plus changement du centre de gravité du corps), l'haltérophilie, certains mouvements incorrects (par ex. jouer au football lorsqu'il faut attraper le ballon, lors d'un travail musculaire, lors d'un déplacement du centre de gravité non pas vers le milieu mais vers le bord de l'articulation entre deux vertèbres).
De plus, le rachis lombaire est très mobile et relie le rachis thoracique inactif et le sacrum immobile.
Le plus souvent, la lésion du disque intervertébral, à partir de laquelle commence l'ostéochondrose, correspond à l'écart entre les 4e et 5e vertèbres (on observe ici le pic de lordose lombaire - le renflement de la colonne vertébrale), moins souvent - entre la 5e vertèbre lombaire et 1 vertèbre sacrée. Ces segments sont les plus encombrés. Les disques intervertébraux entre les 1ère et 2ème ainsi que les 2ème et 3ème vertèbres sont moins fréquemment touchés car ils peuvent se déplacer facilement.
Ostéochondrose du sacrum
L'ostéochondrose isolée de la région sacrée se développe rarement. En effet, les vertèbres ont fusionné ici et la totalité de la charge doit être immédiatement répartie sur l'ensemble du département. L'ostéochondrose dans le sacrum se développe lorsque la région lombaire a souffert (en raison d'une ostéochondrose, d'une blessure ou d'une autre maladie), et les cinq vertèbres fusionnées doivent supporter la charge accrue.
En l'absence d'anomalies de la colonne vertébrale, le sacrum doit être à un angle de 30 degrés par rapport à l'axe vertical du corps pour maintenir l'équilibre avec les os du bassin inclinés. Cependant, si la première vertèbre sacrée dépasse légèrement plus que nécessaire (en raison d'une anomalie congénitale ou d'une blessure), cela limitera l'espace pour les racines des nerfs rachidiens sortant du 1 segment sacré, ainsi que les vaisseaux. Lorsque cela est combiné avec la sacralisation (croissance de la dernière vertèbre lombaire vers le premier sacrum), les sites pour les racines du 2e segment sacré sont également rétrécis. Puis l'ostéochondrose qui en résulte (ostéophytes postérieurs notamment) et ses complications (hernie intervertébrale) deviennent rapidement perceptibles avec un syndrome douloureux localisé au périnée et à l'intérieur des cuisses.
Il convient de noter que la sacralisation de la colonne vertébrale ne se produit pas immédiatement après la naissance. La fusion de la dernière vertèbre lombaire avec le sacrum commence à l'âge de 13-14 ans et se termine à l'âge de 23-25 ans. Il existe des situations où la première vertèbre sacrée reste détachée tout au long de la vie, remplissant la fonction de la 6e vertèbre lombaire. De telles anomalies créent ici d'autres conditions pour le développement de l'ostéochondrose et sont également souvent associées à une non-occlusion (complète ou partielle) du canal sacré - un tube incurvé dans lequel les nerfs sacrés sortent de la colonne vertébrale par les foramens sacrés.
Ostéochondrose du rachis cervical et thoracique
L'ostéochondrose de la colonne cervicale et thoracique survient lorsqu'une personne ne fait pas attention au processus dystrophique développé dans les disques intervertébraux entre les vertèbres cervicales inférieures. En conséquence, les "cercles sur l'eau" commencent à s'écarter d'une telle "pierre" - la colonne vertébrale sous-jacente (thoracique) commence à être impliquée dans le processus.
Moins souvent, la situation se développe lorsque des segments des régions cervicale et thoracique, situés loin les uns des autres, subissent des modifications du disque intervertébral et des vertèbres qui l'entourent.
Ostéochondrose des os lombaires et sacrés
L'ensemble du sacrum et la dernière vertèbre lombaire sont à la base de toute la colonne vertébrale - ils lui apportent un soutien et subissent la charge maximale. Si des charges supplémentaires lui tombent dessus, en particulier si des prérequis génétiques et hormonaux se développent, ou si une personne éprouve constamment un manque de microvibration, une ostéochondrose de la région lombo-sacrée se développe (en savoir plus à ce sujet ici: "Causes de l'ostéochondrose").
En règle générale, les disques intervertébraux entre les vertèbres lombaires souffrent d'abord, puis (selon le mécanisme décrit dans la section précédente) le sacrum est impliqué dans le processus. En outre, l'ostéochondrose lombo-sacrée est souvent appelée une condition lorsque l'articulation entre la dernière vertèbre lombaire et le sacrum subit des changements dystrophiques.
Généralisée ou polysegmentaire
La maladie se développe dans 12% des cas d'ostéochondrose. Il s'agit du type de maladie le plus grave lorsque des processus dystrophiques se produisent dans plusieurs segments de la colonne vertébrale (un segment est constitué de deux vertèbres, supérieure et inférieure, entourant le disque affecté). Les deux segments d'un département (par exemple, l'ostéochondrose du disque intervertébral entre les 4ème et 5ème et 6ème et 7ème vertèbres cervicales) et les segments non apparentés de différents départements peuvent être affectés. Par exemple, une ostéochondrose du disque entre 4-5 vertèbres cervicales (C4-C5) et du disque entre 4 et 5 vertèbres lombaires (L4-L5) peut se développer.
Après tout, avec l'ostéochondrose polysegmentaire, il n'arrive pas qu'une exacerbation se développe dans tous les départements à la fois. Le plus souvent, une exacerbation se développe dans un service, puis dans un autre. Cela a conduit à l'émergence d'un tel diagnostic «ménager» comme l'ostéochondrose migratoire. La médecine officielle ne le reconnaît pas et charge une personne qui a fait un tel "diagnostic" d'études supplémentaires pour comprendre la cause de ses symptômes.
phases (périodes)
La littérature moderne décrit l'ostéochondrose vertébrale comme un processus chronique susceptible de récidiver. Il se développe à un jeune âge (principalement à la suite de blessures ou de mouvements incorrects, d'haltérophilie), progresse à des rythmes différents, peut ralentir (une rémission de l'ostéochondrose se produit) ou progresser de manière continue. Chez les personnes âgées, en revanche, on observe une évolution plus lente de la maladie.
Selon l'évolution des structures du disque intervertébral, les neurologues distinguent plusieurs étapes (périodes):
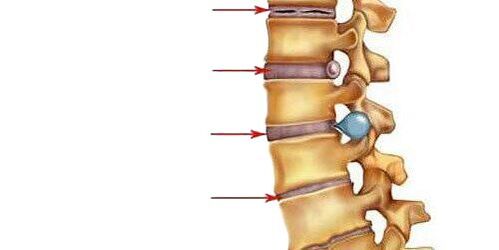
- J'ai mes règles.Ici, la quantité d'eau dans la composition du nucleus pulposus - le centre amortisseur du disque intervertébral - diminue et des fissures apparaissent dans son anneau fibreux. Le nucleus pulposus est déformé et déplacé vers l'arrière (vers le ligament longitudinal postérieur qui longe la face postérieure des corps vertébraux). Un tel mouvement intradiscal du noyau pulpeux provoque une irritation des nerfs passants (dans la région cervicale - sinuvertébrale). Cela se manifeste par une légère douleur dans le cou ou la partie correspondante du dos, une raideur dans les mouvements, l'adoption d'une posture particulière dans laquelle il y a un certain soulagement de la douleur. Si l'ostéochondrose se développe dans la région lombaire, la lordose lombaire est lissée.
- IIe périodecaractérisé par la formation de subluxations, mobilité pathologique dans le segment affecté de la colonne vertébrale. En effet, le tissu cartilagineux du disque (annulus fibrosus) qui entoure le nucleus pulposus commence progressivement à se dessécher - la hauteur du disque diminue. Là où l'annulus fibrosus est plus stratifié, le nucleus pulposus se précipite et aide à le vider davantage (généralement vers le ligament longitudinal postérieur le plus faible). Cette période d'ostéochondrose se manifeste par des douleurs au niveau du segment atteint, les muscles au-dessus et au-dessous du segment sont constamment tendus, essayant de maintenir les vertèbres pour ne pas endommager la moelle épinière.
- III. périodecaractérisé par une rupture complète de l'anneau fibreux de sorte que le nucleus pulposus se déplace à l'intérieur de celui-ci et fait saillie entre les vertèbres (une hernie intervertébrale se produit). Le nucleus pulposus peut même faire saillie dans la lumière du canal rachidien (hernie discale). Le cartilage recouvrant les vertèbres s'amincit à mesure que la couche qui les sépare se rétrécit. Les symptômes du stade dépendent de la direction dans laquelle le disque intervertébral est déplacé : si la douleur est ressentie dans la direction de l'ouverture par laquelle la racine vertébrale sort, se propageant le long des fibres nerveuses (c'est-à-dire les segments cervicaux inférieurs ou thoraciques supérieurs, elles sont ressenties dans le bras, et si dans la colonne lombaire - puis dans la jambe), la sensibilité des organes innervés en souffre; Si dans la direction du canal rachidien le long de la ligne médiane, le mal de dos devient constant, la mobilité et la sensibilité des membres sont perturbées, la fonction des organes internes innervés par le segment affecté en souffre lorsque le nucleus pulposus pénètre dans la vertèbre située au-dessus ou ci-dessous, devient il y a une évolution asymptomatique de la maladie;
- Période IV.Le tissu des disques intervertébraux touchés est remplacé par du tissu cicatriciel, ce qui limite ou perd la mobilité de ce segment de la colonne vertébrale. Dans les segments adjacents, les vertèbres sont obligées de se déplacer, une inflammation et une arthrose se développent entre leurs processus. Les ostéophytes commencent à apparaître à partir des os - des excroissances osseuses. Le ligament longitudinal peut s'ossifier. Les bords des vertèbres déformés par les ostéophytes et les ligaments ossifiés adjacents forment une sorte de pince osseuse. C'est la spondyloarthrite.
Lorsque les muscles sont impliqués dans le processus et tentent de stabiliser la colonne vertébrale, un spasme se produit en eux, les vaisseaux locaux sont comprimés. De ce fait, un œdème se développe, comprimant les racines nerveuses. il y a de la douleurQue -épicépériode de maladie. Si vous commencez le traitement pendant cette période, limitez l'activité motrice dans la zone endommagée, puis utilisez des analgésiques (ce sont également des anti-inflammatoires).attaqueL'ostéochondrose disparaît en 5 à 7 jours. subaigu ou2 périodeMaladies.
La période subaiguë dure environ 12 à 14 jours. Si à ce stade vous ne devenez pas hypothermique, ne soulevez pas de poids, ne faites pas de mouvements brusques, l'ostéochondrose entrera en rémission.
aggravationL'ostéochondrose se développe rarement "toute seule" si vous prenez soin de combler le déficit de microvibration dans le corps (ceci est réalisé à l'aide d'une activité motrice élevée et/ou de méthodes de phonation) et de maintenir un apport sanguin adéquat dans la zone touchée.
L'exacerbation de l'ostéochondrose peut causer:
- hypothermie;
- musculation;
- stress intense;
- mouvements brusques;
- massage effectué de manière non professionnelle;
- consommation d'alcool;
- du froid;
- une forte alternance de chaud et de froid (par exemple, immersion dans l'eau froide après un bain ou un sauna) ;
- virages fréquents;
- rester longtemps en position fléchie.
degrés d'ostéochondrose
Dans son développement, l'ostéochondrose passe par certaines étapes. Ils sont appelés degrés et, selon le degré, le médecin planifie le traitement.
Afin de comprendre comment la maladie affecte le travail, le libre-service et l'adéquation d'une personne, les neurologues natifs distinguent 5 degrés d'ostéochondrose:
Diplôme |
Intensité de la douleur et autres symptômes |
Violation de la capacité de travail et de la capacité de travail |
|---|---|---|
1 degré |
Au premier degré, la douleur est insignifiante, survient à l'effort et disparaît au repos. Seuls les points douloureux peuvent être identifiés. |
Enregistré lorsque vous travaillez |
2 degrés |
La douleur n'est pas forte, elle survient au repos, elle s'intensifie avec l'activité physique, mais si vous prenez une position confortable ou arrêtez la charge, la douleur disparaît. Au deuxième degré, un changement dans la configuration de la colonne vertébrale est perceptible, des muscles tendus se font sentir. Mobilité limitée de la colonne vertébrale |
Quand on parle d'un travailleur physique non physique ou léger, la capacité de travail est préservée. Lorsqu'une personne travaille dur, sa capacité de travail est réduite. Une personne est obligée de s'arrêter au travail, essaie d'éviter l'effort physique |
3 degrés |
La douleur est plus prononcée et est aggravée par l'effort. Des symptômes neurologiques affectant la capacité de travail sont révélés. |
Blesser. Seuls les travailleurs du savoir peuvent continuer à travailler. La capacité à effectuer les tâches ménagères est réduite, mais l'autonomie et la capacité de se déplacer de manière autonome sont préservées |
4 degrés |
En plus des douleurs intenses, des symptômes neurologiques apparaissent également : vertiges, troubles sensoriels |
Perdu pour chaque travail. Capable de se déplacer sur le terrain en utilisant uniquement des béquilles. Il essaie de bouger uniquement lorsque cela est nécessaire pour répondre aux besoins physiologiques. |
5 degrés |
La douleur et d'autres symptômes sont prononcés au repos. La personne est obligée de rester au lit. |
Perdu pour tout type de travail. L'homme a besoin de soins. |
Ostéochondrose de la colonne vertébrale, quel que soit le département où elle se forme et quel que soit son degré, il est nécessaire de l'identifier et de prescrire un traitement adéquat en temps opportun. Dans le même temps, le traitement doit être complet et inclure non seulement la prise de médicaments pour soulager les symptômes, mais également d'autres (principales) méthodes de traitement visant à éliminer les causes de la maladie.
















































